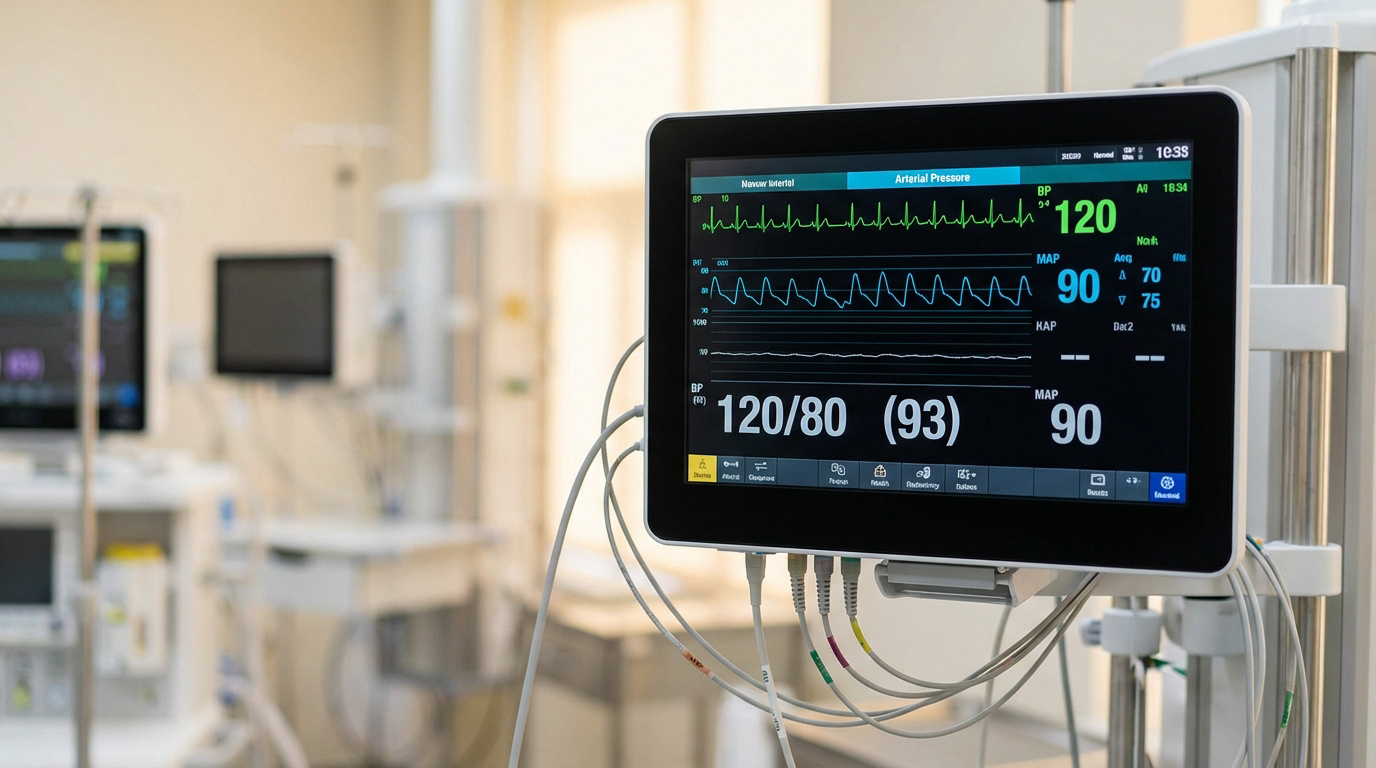
L’essentiel à retenir : la mesure invasive par cathétérisme artériel transforme une onde de choc mécanique en signal électrique précis pour un monitorage cardiaque en temps réel. Cette technique fiabilise la titration des drogues vasoactives et l’analyse de la réponse au remplissage. Un montage rigoureux, purgé de toute bulle d’air et calibré à l’axe phlébostatique, garantit des décisions médicales sûres.
Doutez-vous parfois de la fiabilité de vos chiffres face à un écran de réanimation qui semble s’affoler sans raison ? Une pression artérielle sanglante mal calibrée peut fausser vos décisions thérapeutiques, mais ce guide vous explique comment maîtriser le transducteur et le test du flush pour sécuriser vos patients. Vous découvrirez les secrets du pont de Wheatstone et de l’axe phlébostatique pour transformer chaque courbe en un outil de précision chirurgicale.
- Pourquoi la mesure invasive change la donne en réanimation ?
- Comment garantir la précision de vos chiffres de pression ?
- Lecture et exploitation clinique de la courbe artérielle
- Surveillance du dispositif et prévention des incidents
Pourquoi la mesure invasive change la donne en réanimation ?
Après avoir survolé l’importance clinique, voyons comment la physique pure transforme un battement de cœur en donnée numérique exploitable.
Fonctionnement physique du transducteur de pression
L’onde artérielle voyage via une colonne de liquide rigide. Elle frappe la membrane déformable du capteur. Ce mouvement mécanique initie la mesure précise.
Le transducteur utilise un pont de Wheatstone pour traduire cette force. La déformation modifie la résistance. On obtient alors un signal électrique proportionnel.
L’intégrité du circuit reste capitale. Une bulle d’air amortit l’onde de choc. Cela fausse la transmission physique du signal.
Inventaire du matériel pour un montage sans faille
Préparez votre cathéter artériel et la tubulure rigide. Ajoutez le système de purge stérile complet.
- Sérum physiologique
- Poche à pression (300 mmHg)
- Robinets trois voies
- Moniteur de surveillance
La contre-pression est vitale. Elle maintient la perméabilité du cathéter.
Sélection du site de cathétérisme selon le profil patient
La radiale est préférée à la fémorale. Son accessibilité facilite votre travail quotidien. C’est le premier choix.
Pratiquez le test d’Allen au préalable. Vérifier la suppléance vasculaire évite l’ischémie. Ne négligez jamais cette étape.
L’accès pédieux reste une alternative. Il est utile si les sites supérieurs sont inaccessibles.
Comment garantir la précision de vos chiffres de pression ?
Le matériel est prêt, mais sans une calibration rigoureuse, les chiffres affichés ne sont que du bruit visuel sans valeur médicale.
Réalisation du zéro de référence au niveau phlébostatique
L’axe phlébostatique sert de point de repère crucial. Il se situe précisément à l’intersection du quatrième espace intercostal. On utilise aussi la ligne axillaire moyenne pour le définir.
Vous devez ensuite réaliser la mise à l’atmosphère. Ouvrez simplement le robinet du transducteur vers l’air ambiant. Cela permet d’annuler toute pression barométrique résiduelle avant la mesure.
Un capteur placé trop bas surestime la pression, tandis qu’un capteur trop haut la sous-estime systématiquement.
Maîtrise de l’amortissement via le test du flush
Le test du flush, ou onde carrée, vérifie la réactivité du système. Tirez brièvement la languette de purge. Observez alors comment le tracé revient à sa ligne de base.
Identifiez vite l’underdamping ou l’overdamping. Un signal trop oscillant ou, au contraire, trop mou, signale un souci technique. Ces distorsions faussent vos résultats systoliques et diastoliques.
Chassez minutieusement les bulles d’air. Elles provoquent souvent un amortissement excessif du signal artériel.
Pièges à éviter pour valider la fiabilité du signal
Vérifiez toujours la rigidité de vos tubulures. Des tuyaux trop souples absorbent l’énergie de l’onde. Cela dégrade la qualité du signal perçu.
| Anomalie | Cause probable | Action corrective |
|---|---|---|
| Tracé plat | Robinet fermé ou coudé | Vérifier le circuit complet |
| Valeurs aberrantes | Mauvais zéro de référence | Repositionner le capteur |
| Amortissement | Présence de bulles d’air | Purger soigneusement le système |
| Artefacts de mouvement | Agitation du patient | Stabiliser le membre cathétérisé |
Corrélez systématiquement vos données avec la clinique. La pression non invasive confirme souvent la tendance observée.
Lecture et exploitation clinique de la courbe artérielle
Une fois le signal fiabilisé, la courbe devient un livre ouvert sur l’état hémodynamique et la fonction cardiaque du patient.
Anatomie d’un tracé normal et détection des anomalies
Vous devez d’abord identifier le pic systolique. La pente initiale reflète la force d’éjection du ventricule gauche en temps réel. C’est un indicateur direct de la contractilité myocardique.
Il faut ensuite repérer l’onde dicrote. Elle marque la fermeture de la valve aortique et le début de la diastole. Ce point précis sépare l’éjection du remplissage coronaire.
Une onde dicrote basse suggère une vasoplégie. C’est un signe fréquent dans les chocs distributifs. Vous visualisez alors une chute rapide des résistances.
Influence de la ventilation mécanique sur la pression
Il faut analyser les interactions cœur-poumons. La pression intrathoracique modifie le retour veineux et le volume d’éjection systolique. Le ventilateur impacte directement la précharge du ventricule droit.
Utilisez alors la Delta PP. Cette variation cyclique est un excellent prédicteur de la réponse au remplissage vasculaire. Elle guide vos décisions d’expansion volumique avec précision.
Surveillez le lien entre rythme et débit. La stabilité est ici fondamentale.
Titration des drogues vasoactives grâce au monitorage continu
Vous pouvez ajuster la noradrénaline finement. La mesure invasive permet de voir l’effet d’un changement de dose en quelques secondes seulement. C’est un gain de temps précieux.
Visez toujours la pression artérielle moyenne. C’est le paramètre le plus fiable pour garantir la perfusion des organes nobles. Elle reste stable malgré les changements de sites de mesure.
La réactivité est supérieure à la PNI. Cela évite les périodes prolongées d’hypotension délétères. Votre patient gagne en sécurité.
Surveillance du dispositif et prévention des incidents
Disposer d’une telle précision impose une vigilance constante, car les complications peuvent être aussi rapides que graves.
Gestion de la perméabilité et risques de thrombose
Surveiller le débit de rinçage. Un flush continu de 3 ml/h prévient la formation de caillots dans le cathéter. Cela garantit aussi une mesure fiable.
Évaluer la perfusion distale. Vérifiez régulièrement la chaleur, la couleur et le temps de recoloration cutanée des doigts. C’est vital pour la sécurité du membre.
En cas de doute, retirez le dispositif. Une ischémie peut laisser des séquelles fonctionnelles irréversibles très rapidement. N’attendez jamais que la situation s’aggrave.
Identification rapide des complications infectieuses et vasculaires
Respecter l’asepsie stricte. Chaque manipulation de robinet est une porte d’entrée potentielle pour les micro-organismes pathogènes. Utilisez toujours des compresses imprégnées de solution alcoolique.
Surveiller le point de ponction. Un hématome ou une rougeur impose une réévaluation immédiate de la ligne artérielle. Une infection locale peut vite devenir systémique.
Vérifiez la surveillance cutanée en réanimation. Soyez attentif au moindre signe suspect sur la peau.
Protocoles de sécurité contre les injections accidentelles
Étiqueter les tubulures. Utilisez des bagues rouges spécifiques pour signaler le caractère artériel. Cela évite toute confusion fatale avec une voie veineuse.
Interdire les injections directes. L’administration de certains médicaments dans une artère peut provoquer une nécrose tissulaire massive. Ce circuit sert uniquement au monitorage et aux prélèvements.
Former le personnel soignant. La reconnaissance visuelle instantanée du montage est la meilleure des protections. La sécurité repose avant tout sur votre vigilance quotidienne.
Maîtriser la pression artérielle invasive garantit une précision hémodynamique vitale, une calibration rigoureuse au niveau phlébostatique et une réactivité thérapeutique immédiate. Vérifiez systématiquement l’absence de bulles et la fiabilité du flush pour sécuriser vos décisions en réanimation. Protégez dès maintenant vos patients grâce à un monitorage irréprochable.